Diferencia entre anafilaxis y choque anafiláctico
Diferencia clave: anafilaxis vs shock anafiláctico
El sistema inmune humano generalmente reconoce células y moléculas dañinas y toma medidas para eliminarlas del cuerpo. Sin embargo, en algunos casos, las moléculas y células inofensivas también se identifican incorrectamente como agentes perjudiciales por los mecanismos de defensa del cuerpo, provocando una respuesta inmune que puede causar daño tisular y muerte. Dichas respuestas inmunes exageradas se llaman reacciones hipersensibles o reacciones alérgicas. Las reacciones alérgicas graves que son rápidas al inicio se conocen colectivamente como anafilaxis. Si la anafilaxis no se trata, conducirá a un estado de hipoperfusión sistémica seguido de perfusión tisular deteriorada, que se llama shock anafiláctico. Por lo tanto, la diferencia clave entre anafilaxis y choque anafiláctico es la presencia de hipoperfusión de tejido severo en estado de shock que puede progresar en una falla de los órganos vitales.
CONTENIDO
1. Descripción general y diferencia de claves
2. ¿Qué es la anafilaxis?
3. ¿Qué es el choque anafiláctico?
4. Similitudes entre anafilaxis y choque anafiláctico
5. Comparación lado a lado: anafilaxis vs shock anafiláctico en forma tabular
7. Resumen
¿Qué es la anafilaxis??
Las reacciones alérgicas graves que son rápidas al inicio se denominan reacciones anafilácticas. La anafilaxis se puede definir como reacciones hipersensibles severas, potencialmente mortales, generalizadas o sistémicas caracterizadas por cambios en rápido desarrollo y mortales en las vías respiratorias o respiración o/y circulación.
Fisiopatología
La anafilaxis surge como una reacción inmune aguda, IG-E mediada. Principalmente los mastocitos y los basófilos están involucrados en sacar la respuesta inmune a través de mediadores inflamatorios. Estos mediadores causan:
- Contracción muscular suave
- Secreción mucosa
- Espasmos bronquiales
- Vasodilatación
- Aumento de la permeabilidad vascular
- Edema
La absorción sistémica de alérgeno es necesaria para el inicio de la anafilaxis. Esto puede ser por ingestión o inyección parenteral. Los desencadenantes comúnmente identificados para la anafilaxia son,
Alimentos: maní, mariscos, langostas, leche, huevo
Pustas: avispas, abejas, avispones
Medicamentos: penicilina, cefalosporina, suxametonio, fármacos antiinflamatorios no esteroideos (AINE), inhibidores de la enzima convertidora de angiotensina (ACEI), soluciones de gelatina
Cosméticos: látex, tinte para el cabello
Signos y síntomas
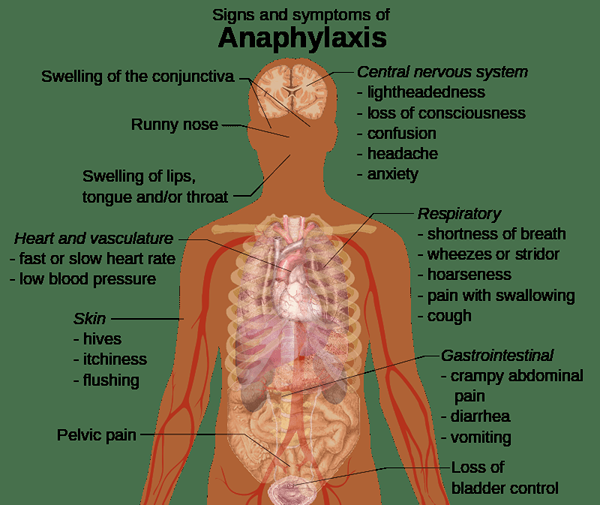
Los síntomas de la anafilaxis pueden variar desde el colapso urticarial hasta el colapso cardiovascular, el edema laríngeo, el bloqueo de las vías respiratorias e insuficiencia respiratoria que causan la muerte. El inicio repentino y la progresión rápida de estos síntomas después de la exposición a un antígeno es una característica cardinal de la anafilaxia.
- Stridor, ronquera: debido al aumento de la permeabilidad capilar, la extravasación y el edema
- Angioedema
- Rhonchi
- Disnea
- Edema laríngeo
- Diarrea y vómitos debido al edema y las secreciones del tracto gastrointestinal
Consecuencias más graves de la anafilaxia son la hipotensión, el broncoespasmo, el edema laríngeo y la arritmia cardíaca. La hipotensión puede ocurrir debido a la vasodilatación que resulta en una poscarga reducida y una precarga, causando depresión miocárdica. La confusión puede ocurrir como resultado de la hipoxia cerebral. La hipoperfusión y la hipotensión cerebrales pueden provocar síncope.

Figura 01: Signos y síntomas de la anafilaxia
Gestión
El objetivo del manejo de la anafilaxis es la restauración de la oxigenación y la perfusión del cerebro junto con la reversión de los cambios patológicos. Tomar medidas para evitar la exposición repetida al alérgeno es muy importante. El reconocimiento temprano de la anafilaxis y el tratamiento es esencial.
- El enfoque ABCDE es necesario (vía aérea, respiración, circulación, discapacidad, exposición)
- Haga que el paciente se acueste en supino y los pies levantados
- Hacer la vía aérea gratis
- Oxígeno de alto flujo a través de la máscara
- Presión arterial obligatoria
- Preparar el acceso venoso
Drogas de elección para la anafilaxis es adrenalina. Administrar 0.5 mg de adrenalina por vía intramuscular (0.5 ml de 1: 1000 adrenalina). Para inhibir las respuestas inflamatorias, administre 200 mg de hidrocortisona por vía intravenosa y 10-20 mg de clorfenamina por vía intravenosa.
¿Qué es el choque anafiláctico??
El choque anafiláctico se define como un estado de hipoperfusión de tejido sistémico debido a la reducción del gasto cardíaco y/o un volumen sanguíneo circulatorio efectivo reducido. La hipoperfusión resultante es seguida por perfusión tisular deteriorada y hipoxia celular. La anafilaxia puede alcanzar el nivel de choque debido a la vasodilatación sistémica severa, una mayor permeabilidad de la vasculatura, hipoperfusión y anoxia celular. El shock anafiláctico es un trastorno progresivo y puede tener consecuencias fatales a menos que se corrija la causa subyacente. La progresión de la enfermedad se puede dividir en 3 etapas como; etapa no progresiva, etapa progresiva y etapa irreversible.
Etapa no progresiva
Durante esta etapa, se activan mecanismos neurohormonales compensatorios reflejos para mantener la perfusión de órganos vitales, específicamente el cerebro y el corazón. La glándula suprarrenal secreta catecolaminas que aumentan la resistencia periférica, aumentando la presión arterial. Los riñones secretan renina que conserva el sodio y, por lo tanto, el agua aumenta la precarga. La pituitaria posterior secretará ADH para actuar sobre la nefrona distal para preservar el sodio y el agua. Todos estos mecanismos tienen lugar para restaurar la perfusión del tejido.
Etapa progresiva
Si la causa subyacente no se corrige, el déficit de oxígeno persistente puede provocar daño vital y falla de los órganos.
Etapas
- Déficit de oxígeno persistente
- La respiración aeróbica se reemplaza por glucólisis anaeróbica
- La producción de ácido láctico aumenta
- Plasma de tejidos se vuelve ácido
- La respuesta vasomotora está roma
- Las arteriolas se dilatan y los grupos de sangre en la microcirculación
- El gasto cardíaco se reduce críticamente
- Lesión anoréxica a las células endoteliales
- Daño vital y falla de los órganos
Etapa irreversible
Si no se corrige la causa subyacente del shock anafiláctico, se produce una lesión celular irreversible.
Signos y síntomas
- Signos de vasodilatación severa: periferias cálidas, taquicardia, presión arterial baja
- Broncoespasmo
- Urticaria generalizada, angioedema, palidez, eritema
- Edema de faringe y laringe
- Edema pulmonar
- Diarrea, náuseas, vómitos
- Hipovolemia debido a la fuga de fluidos
Gestión
En una vía aérea paciente sorprendida, la respiración y la circulación deben ser bien manejadas. El retraso en el reconocimiento de un paciente conmocionado se asocia con una mayor tasa de mortalidad.
El acceso a la vía aérea obstruida del paciente se puede obtener limpiando cualquier bloqueo de la vía aérea orofaríngea, mediante un tubo endotraqueal o usando traqueotomía. El oxígeno puede ser suministrado por la presión positiva continua de la vía aérea (CPAP), la ventilación no invasiva (NIV) o la ventilación mecánica protectora. Las vías respiratorias y la respiración del paciente deben ser monitoreadas calculando la velocidad respiratoria, la oximetría de pulso, la capnografía y los gases en sangre.
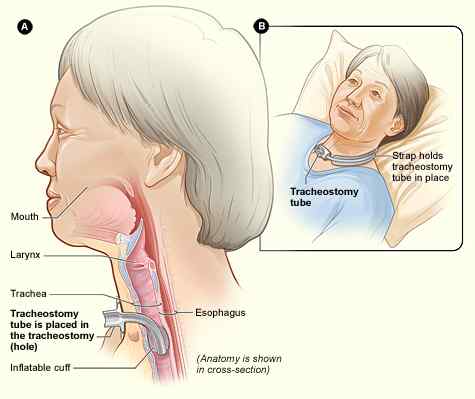
Figura 02: Limpiar la vía aérea obstruida del paciente usando traqueotomía.
El gasto cardíaco y la presión arterial pueden llevarse a los niveles normales al expandir el volumen circulatorio al dar sangre, coloides o cristaloides. Se pueden usar agentes inotrópicos, vasopresores, vasodilatadores y contrapulsación de globos intraaórticos para admitir la función cardiovascular. El monitoreo de la función cardíaca se realiza mediante medición de la presión arterial, ECG, medición de salida de orina y evaluando el estado mental del paciente.
¿Cuáles son las similitudes entre la anafilaxia y el choque anafiláctico??
- La anafilaxis y el choque anafiláctico están mediados por inmunológicamente.
- Ambas condiciones son fatales si no se tratan.
¿Cuál es la diferencia entre anafilaxis y choque anafiláctico??
Anafilaxis vs shock anafiláctico | |
| Las reacciones alérgicas graves que son rápidas al inicio se denominan reacciones anafilácticas o anafilaxix. | El choque anafiláctico se define como un estado de hipoperfusión de tejido sistémico, debido a la reducción del gasto cardíaco y/o el volumen sanguíneo circulatorio efectivo reducido. |
| Hipoperfusión de tejidos | |
| No hay hipoperfusión de tejido severo. | La hipoperfusión tisular es la característica definitoria del shock anafiláctico. |
Resumen -anafilaxis vs shock anafiláctico
Las reacciones anafilácticas son reacciones alérgicas repentinas, generalizadas y potencialmente fatales. Si no se trata, esto puede conducir a un estado de hipoperfusión sistémica seguido de perfusión tisular deteriorada. Esta última condición se conoce como choque anafiláctico. Por lo tanto, la principal diferencia entre la anafilaxia y el choque anafiláctico es su nivel de gravedad.
Descargar la versión PDF de anafilaxis vs choque anafiláctico
Puede descargar la versión PDF de este artículo y usarla para fines fuera de línea según las notas de la cita. Descargue la versión PDF aquí Diferencia entre anafilaxis y choque anafiláctico.
Referencias:
1. Kumar, Vinay, Stanley Leonard Robbins, Ramzi S. Cotran, Abul K. Abbas y Nelson Fausto. Robbins y Cotran Patologic Base of Enferment de la enfermedad. 9ª ed. Filadelfia, PA: Elsevier Saunders, 2010. Imprimir
2. Kumar, Parveen J., y Michael L. Aclarar. Medicina clínica de Kumar & Clark. Edimburgo: W.B. Saunders, 2009. Imprimir.
Imagen de cortesía:
1. "Signos y síntomas de la anafilaxia" por Mikael Häggström - Trabajo propio (CC0) a través de Commons Wikimedia
2. "Traqueostomía NIH" por el Instituto Nacional de Pulmones y Sangre del Corazón (NIH) - Instituto Nacional de Pulmones del Corazón y Sangre (NIH) (Dominio Público) a través de Commons Wikimedia