Diferencia entre MDS y leucemia
Diferencia clave - MDS vs leucemia
Los MD y la leucemia se deben a las anormalidades en las médulas óseas. La leucemia se puede definir como la acumulación de glóbulos blancos monoclonales malignos anormales en la médula ósea. Síndromes mielodisplásicos o los MD se refieren a un conjunto de trastornos de la médula ósea adquirida que se deben a los defectos en las células madre. La leucemia es una malignidad, pero la mielodisplasia es una lesión precursora que puede sufrir una transformación maligna. Esta es la diferencia clave entre MDS y leucemia.
CONTENIDO
1. Descripción general y diferencia de claves
2. ¿Qué es MDS (síndromes mielodisplásicos)
3. Que es la leucemia
4. Similitudes entre MDS y leucemia
5. Comparación de lado a lado - MDS vs leucemia en forma tabular
6. Resumen
¿Qué es MDS??
Síndromes mielodisplásicos (MDS) Describa un conjunto de trastornos de médula ósea adquirida que se deben a los defectos en las células madre. El rasgo característico de estos trastornos es el aumento de la falla de la médula ósea con anormalidades cuantitativas y cualitativas en todos los linajes de las células mieloides (i.mi. Los glóbulos rojos, los glóbulos blancos y las plaquetas). Se cree que las mutaciones puntuales somáticas en genes como TP53 y E2H2 son la causa subyacente de esta condición.
Características clínicas
MDS generalmente se ve entre las personas mayores. Las manifestaciones más frecuentemente observadas son,
- Anemia
- Sangrado debido a la pancitopenia
- Neutropenia
- Monocitosis
- Trombocitopenia
Estas características se pueden ver individualmente o junto entre sí.
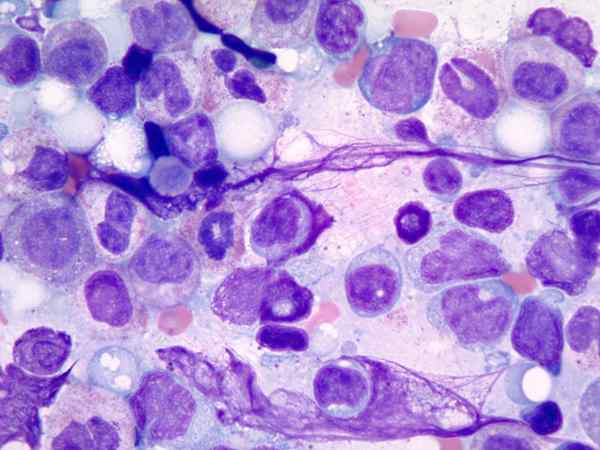
A pesar de la presencia de pancitopenia, la médula ósea muestra una mayor celularidad. La diserytropoiesis es una complicación común. Los precursores de granulocitos y los megacariocitos tienen una morfología anormal.

Figura 01: Myelodysplasia
Clasificación de la OMS de MDS
| Enfermedad | Blaschas de médula (%) | Presentación clínica | Anormalidades citogénicas (%) |
| Anemia refractaria | <5 | Anemia | 25 |
| Anemia refractaria con sideroblastos de anillo | <5 | Anemia,> 15 % sideroblastos anillados en los precursores de las glóbulos rojos | 5-20 |
| MDS con Del aislado | <5 | Anemia, plaquetas normales | 100 |
| Citopenia refractaria con displasia multilinea | <5 | Bicytopnenia o pancitopenia | 50 |
| Anemia refractaria con exceso de explosiones-1 | 5-9 | Citopenia con explosiones de sangre periférica (<5%) | 30-50 |
| Anemia refractaria con exceso de explosiones-1 | 10-19 | Citopenia con explosiones de sangre periférica | 50-70 |
| Síndrome de mielodisplásico, sin clasificar | <5 | Neutropenia y trombocitopenia | 50 |
Investigaciones
- Examen de la sangre y las células de la médula ósea obtenidas de una muestra de sangre y una biopsia de médula ósea.
Gestión
Pacientes con <5% of blasts in the bone marrow undergo a conservative management that includes,
- Transfusiones de células rojos y plaquetas
- Antibióticos para la infección
Si el porcentaje de explosiones en la médula ósea es> 5%, la gestión es a través de los siguientes procedimientos,
- Atención de apoyo para minimizar el riesgo de obtener otras complicaciones
- Quimioterapia
- Administración de lenalidomida
- Trasplante de médula ósea
Que es la leucemia?
La leucemia se puede definir como la acumulación de glóbulos blancos monoclonales malignos anormales en la médula ósea. Esto da como resultado una falla de la médula ósea que causa anemia, neutropenia y trombocitopenia. Normalmente, la proporción de células de explosión en la médula ósea adulta es inferior al 5%. Pero en la médula ósea leucémica, esta proporción supera el 20%.
Tipos de leucemia
Hay 4 subtipos básicos de leucemia como,
- Leucemia mieloide aguda (AML)
- Leucemia linfoblástica aguda (todos)
- Leucemia mieloide crónica (AML)
- Leucemia linfocítica crónica (CLL)
Estas enfermedades son relativamente poco comunes y la incidencia anual de ellas es 10/1000000. Por lo general, la leucemia puede ocurrir a cualquier edad. Pero todo se ve predominantemente en la infancia, mientras que CLL ocurre con frecuencia en ancianos. Los agentes etiológicos que causan leucemia incluyen radiación, virus, agentes citotóxicos, inmunosupresión y factores genéticos. El diagnóstico de la enfermedad se puede hacer mediante el examen de un tobogán manchado de sangre periférica y médula ósea. Para la subclasificación y el pronóstico, el inmunofenotipado, la citogenética y la genética molecular son esenciales.
Leucemia aguda
La incidencia de leucemia aguda aumenta con la edad avanzada. La mediana de edad de presentación para la leucemia mieloblástica aguda es de 65 años. La leucemia aguda puede surgir de novo o debido a quimioterapia citotóxica o mielodisia previa. La leucemia linfoblástica aguda tiene una edad media de presentación más baja. Es la malignidad más común en la infancia.
Características clínicas de todos
- Sin aliento y fatiga
- Sangrado y hematomas
- Infecciones
- Dolor de cabeza/confusión
- Dolor de huesos
- Hepatosplenomegalia/linfadenopatía
Características clínicas de AML
- Hipertrofia de goma
- Depósitos de la piel violácea
- Fatiga y sin aliento
- Infecciones
- Sangrado y hematomas
- Hepatosplenomegalia
- Linfadenopatía
- Agrandamiento testicular
Investigaciones
Para confirmación del diagnóstico
- Recuento sanguíneo: las plaquetas y la hemoglobina suelen ser bajas; El recuento de glóbulos blancos normalmente se eleva.
- Película sanguínea: el linaje de la enfermedad se puede identificar observando las células explosiones. Las varillas de Auer se pueden ver en AML.
- Aspiración de médula ósea: la eritropoyesis reducida, los megacariocitos reducidos y el aumento de la celularidad son los indicadores a buscar.
- Radiografía de pecho
- Examen de líquido cefalorraquídeo
- Perfil de coagulación
Para planificar terapia
- Urato en suero y bioquímica hepática
- Electrocardiografía/ecocardiograma
- Tipo HLA
- Verifique el estado de HBV
Gestión
La leucemia aguda no tratada suele ser fatal. Pero con tratamiento paliativo, la vida útil se puede extender. Los tratamientos curativos pueden ser a veces exitosos. El fracaso puede deberse a la recaída de la enfermedad o a las complicaciones de la terapia o debido a la naturaleza no respuesta de la enfermedad. En total, la inducción de remisión se puede hacer con quimioterapia combinada de Vincristine. Para pacientes de alto riesgo, se puede realizar el trasplante de células madre alogénicas.
Leucemia mieloide crónica
CML es miembro de la familia de neoplasias mieloproliferativas que ocurren exclusivamente en adultos. Se define por la presencia del cromosoma de Filadelfia y tiene un curso más lento que la leucemia aguda.
Características clínicas
- Anemia sintomática
- Malestar abdominal
- Pérdida de peso
- Dolor de cabeza
- Hematomas y sangrado
- Linfadenopatía
Investigaciones
- Contros de sangre: la hemoglobina es baja o normal. Las plaquetas son bajas, normales o elevadas. WBC se eleva.
- Presencia de precursores mieloides maduros en la película de sangre
- Aumento de la celularidad con el aumento de los precursores mieloides en los aspirados de médula ósea.
Gestión
La primera línea del fármaco en el tratamiento de la CML es imatinib (Glivec), que es un inhibidor de la tirosina quinasa. Los tratamientos de segunda línea incluyen quimioterapia con hidroxiurea, interferón alfa y trasplante de células madre alogénicas.
Leucemia linfocítica crónica
CLL es la leucemia más común que ocurre principalmente en la vejez. Se debe a la expansión clonal de linfocitos B pequeños.
Características clínicas
- Linfocitosis asintomática
- Linfadenopatía
- Falla de la médula
- Hepatosplenomegalia
- Síntomas B
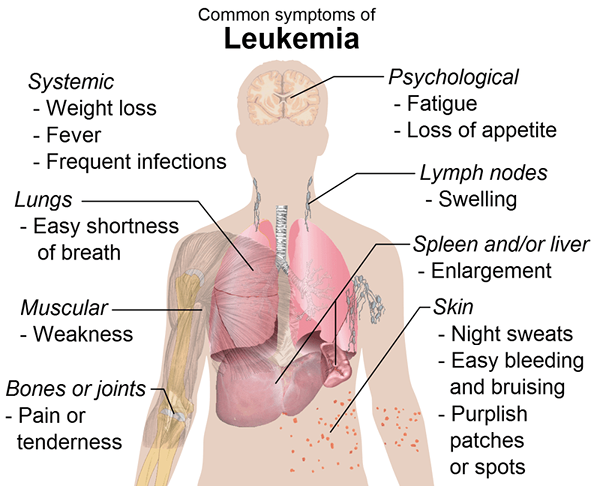
Figura 02: Síntomas comunes de leucemia
Investigaciones
- Se pueden ver niveles muy altos de glóbulos blancos en el recuento sanguíneo
- Las células de manchas se pueden ver en la película de sangre
Gestión
El tratamiento se administra a la organomegalia problemática, los episodios hemolíticos y la supresión de la médula ósea. Rituximab en combinación con fludarabina y ciclofosfamida muestra una tasa de respuesta dramática.
¿Cuáles son las similitudes entre MDS y leucemia??
-
Ambos son trastornos hematológicos que se deben a las anormalidades en las médulas óseas.
-
El examen de una película de sangre y una biopsia de médula ósea se lleva a cabo para el diagnóstico de ambas afecciones
¿Cuál es la diferencia entre MDS y leucemia??
MDS vs leucemia | |
| Los síndromes mielodisplásicos describen un conjunto de trastornos de la médula ósea adquirida que se deben a los defectos en las células madre. | La leucemia se puede definir como la acumulación de glóbulos blancos monoclonales malignos anormales en la médula ósea. |
| Tipo | |
| Esta es una lesión precursora que tiene el potencial de una transformación maligna. | Esta es una malignidad. |
| Incidencia | |
| Esto generalmente se ve entre las personas mayores. | Esto se puede ver en cualquier grupo de edad, pero los adultos se ven más afectados por esta afección que los niños. |
| Características clínicas | |
| Las características clínicas comunes son, · Anemia · Sangrado debido a la pancitopenia · Neutropenia · Monocitosis · Trombocitopenia | Las características clínicas vistas frecuentemente de la leucemia son, · Hipertrofia de goma · Depósitos de la piel violácea · Fatiga y sin aliento · Dolor de cabeza/confusión · Infecciones · Dolor de huesos · Sando sangrado y hematomas · Hepatosplenomegalia · Agrandación testicular · Linfadenopatía |
| Gestión | |
| Pacientes con <5% of blasts in the bone marrow undergo a conservative management that includes, · Transfusiones de glóbulos rojos y plaquetas · Antibióticos para la infección Si el porcentaje de explosiones en la médula ósea es> 5%, la gestión es a través de los siguientes procedimientos, · Atención de apoyo para minimizar el riesgo de obtener otras complicaciones · Quimioterapia · Administración de lenalidomida Trasplante de médula ósea | La gestión varía según el tipo de leucemia que el paciente tiene. La quimioterapia juega un papel importante en el tratamiento de la leucemia. |
Resumen -MDS vs Leucemia
Los síndromes mielodisplásicos (MD) describen un conjunto de trastornos de la médula ósea adquirida que se deben a los defectos en las células madre, mientras que la leucemia es la acumulación de glóbulos blancos monoclonales malignos anormales en la médula ósea. La mielodisplasia es una lesión precursora que puede sufrir una transformación maligna, pero la leucemia es una malignidad. Esta es la principal diferencia entre MDS y leucemia.
Descargar la versión PDF de MDS vs Leucemia
Puede descargar la versión PDF de este artículo y usarla para fines fuera de línea según las notas de la cita. Descargue la versión PDF aquí Diferencia entre MDS y Leucemia
Referencias:
1. Kumar, Parveen J., y Michael L. Aclarar. Medicina clínica de Kumar & Clark. Edimburgo: W.B. Saunders, 2009.
Imagen de cortesía:
1. "Displasia granulocítica" de Emily Patonay - Trabajo propio (CC By -SA 4.0) a través de Commons Wikimedia
2. "Síntomas de la leucemia" de Mikael Häggström - (dominio público) a través de Commons Wikimedia